
Nebulizacja - terapia inhalacyjna przyjazna małym dzieciom
Słowa kluczowe: nebulizacja, MDI, DPI, aerozoloterapia, leczenie inhalacyjne, leki wziewne
Renesans w nebulizacji
By nebulizacja była skuteczna
Gdy nebulizacja dotyczy dziecka
Inhalatory stosowane w terapii dziecięcej - cenne uwagi
Nebulizacja - metoda wziewna bez ograniczeń wiekowych
Możliwości dostosowania nebulizacji do indywidualnego stanu pacjenta
Zalety nowoczesnych aparatów do nebulizacji
Rodzaje inhalatorów stosowanych w nebulizacji
Co warto wiedzieć przed wyborem inhalatora (MMD, MMAD)
Inne sposoby terapii inhalacyjnej u dzieci
Spejser a skuteczności MDI
Dlaczego ustnik lepszy od maseczki twarzowej
Siła wdechu pacjenta a skuteczność DPI
Podsumowanie
Wykaz popularnych leków stosowanych w nebulizacji w Polsce
Nebulizacja - jest metodą polecaną zarówno w profilaktyce dolegliwości układu oddechowego u niemowląt i dzieci, jak i w przypadku leczenia przewlekłych chorób tego systemu (np. w astmie oskrzelowej). Zasadniczym celem terapii inhalacyjnej jest, bezpośrednie dostarczenie substancji leczniczej w postaci aerozolu do podrażnionych lub zmienionych chorobowo dróg układu oddechowego. Istotną zaletą leczenia miejscowego jest możliwość zastosowania mniejszej dawki leku a tym samym ograniczenie jego niepożądanego działania.
Renesans w nebulizacji
W ciągu ostatnich kilkudziesięciu lat liczba leków wziewnych dostępnych na polskim rynku farmaceutycznym uległa znacznemu zwiększeniu. Wynika to niewątpliwie z faktu ogromnego postępu jaki dokonał się w zakresie możliwości ich depozycji. Obecnie w zależności od celu terapeutycznego który zamierzamy osiągnąć (uwolnienie zalęgającej wydzieliny np. w przeziębieniach, rozkurcz oskrzeli np. w alergii czy likwidacja odczynów zapalnych np. w astmie) mamy do dyspozycji szeroki asortyment inhalatorów o przeróżnych właściwościach i parametrach technicznych.
 By nebulizacja była skuteczna
By nebulizacja była skuteczna
Należy zdawać sobie sprawę, że bezpieczeństwo i skuteczność terapii inhalacyjnej zależy nie tylko od właściwie dobranego leku ale w dużej mierze od aparatury determinującej właściwości fizyko-chemiczne wytwarzanego aerozolu jak i poprawnego stosowania urządzenia przez pacjenta.
Gdy nebulizacja dotyczy dziecka
W przypadku leczenia dzieci metodami wziewnymi należy uwzględnić typowe dla dziecka odrębności anatomiczno-fizjologiczne układu oddechowego, jak: krótsze i węższe drogi oddechowe, cienkie i bardziej wrażliwe ścianki układu oddechowego, jak również typową dla dzieci najmłodszych skłonność do obrzęków błony śluzowej, zwiększoną produkcja śluzu i jego zaleganie czy wreszcie obserwowane różnice w parametrach wentylacyjnych (zwłaszcza u niemowląt).
Inhalatory stosowane w terapii dziecięcej - cenne uwagi
Zgodnie z obowiązującymi standardami stosowania leczenia wziewnego u dzieci, jednym z kryteriów decydujących o sposobie inhalacji jest wiek małego pacjenta.
 Nebulizacja - metoda wziewna bez ograniczeń wiekowych
Nebulizacja - metoda wziewna bez ograniczeń wiekowych
Nebulizacja jest techniką inhalacyjną, stosowaną w terapii chorób układu oddechowego u dzieci, we wszystkich przedziałach wiekowych. Podstawową jej zaletą jest brak konieczności koordynacji oddechu z praca urządzenia. Dlatego też znalazła szerokie zastosowanie nie tylko w terapii inhalacyjnej małych dzieci (inhalatory dla dzieci ) ale również osób starszych oraz niewspółpracujących.
Możliwości dostosowania nebulizacji do indywidualnego stanu pacjenta
Kolejnym plusem nebulizacji jest możliwość zastosowania kilku leków jednocześnie oraz sposobność modyfikowania ich dawki w szerokim zakresie. Po osiągnięciu kontroli astmy dawkowanie leku powinno się stopniowo zmniejszać do dawki minimalnej koniecznej do utrzymania kontroli choroby. Podawanie minimalnej skutecznej dawki leku, dostosowanej indywidualnie do aktualnego stanu zdrowia pacjenta, zmniejsza ryzyko wystąpienia objawów niepożądanych i umożliwia lepsze skutki terapeutyczne.
Zalety nowoczesnych aparatów do nebulizacji
Obecnie stosowane w nebulizacji urządzenia charakteryzują się:
- małymi gabarytami (dodatkowo transport ułatwiają specjalne torby przenośne),
- prostotą i funkcjonalnością użytkowania (np. alternatywne źródła zasilania w tym baterie/akumulatorki),
- mniejszymi stratami leku
krótszym czasem inhalacji (5-10 minut).
Rodzaje inhalatorów stosowanych w nebulizacji
Zasadniczo aparaty do nebulizacji można podzielić na:- rozpraszające cząsteczki aerozolu za pomocą sprężonego powietrza ewentualnie tlenu (tzw. inhalatory pneumatyczne ) lubWarto wspomnieć, że inhalatory ultradźwiękowe produkują aerozol o dużej gęstości, co u dzieci może powodować podrażnienia układu oddechowego. Co więcej ich zastosowanie jest ograniczone ze względu na destrukcyjny wpływ ultradźwięków na niektóre cząsteczki leków zawierających pierścienie aromatyczne np. glikokortykosteroidy. Dlatego, w warunkach domowych zdecydowanie preferowane są inhalatory pneumatyczne .
- rozpraszające cząsteczki aerozolu za pomocą fale ultradźwiękowych (tzw. inhalatory ultradźwiekowe ).
Co warto wiedzieć przed wyborem inhalatora (MMAD, MMD)
Do informacji technicznych na które warto zwrócić szczególna uwagę przy wyborze inhalatora do nebulizacji należą:- sposób wytwarzania aerozolu (niektóre preparaty mogą być stosowane tylko w inhalatorach pneumatycznych)
- wielkość wytwarzanych przez urządzenie cząsteczek decydujące o miejscu wchłaniania leku w drogach oddechowych (cząsteczki aerozolu o wielkości > 8 mikro m wchłaniają się w górnych drogach oddechowych np. w nosie czy gardle, cząsteczki o wielkości 5-8 mikro m wchłaniane są w tchawicy i dużych oskrzelach, do oskrzeli i oskrzelików docierają cząsteczki o wymiarach 2-5 mikro m natomiast do pęcherzyków płucnych cząsteczki o wielkości 0,5-3 mikro m; dlatego optymalne wymiary cząsteczek aerozolu, dla procesu nebulizacji, mieszczą się w granicach 1,0-5 mikro m)

Do oceny "jakość mgiełki" generalnie używa się dwóch wskazników: MMAD /Mass Median Aerodynamic Diameter/ - określa w sposób procentowy zawartość określonego rozmiaru cząsteczek w aerozolu (np. nebulizator o MMAD równym 2 mikro m wytwarza 50% cząsteczek o wielkości poniżej 2 mikro m i 50% cząsteczek o wartości powyżej) oraz MMD /Mass Median Diameter/ - określa uśrednioną wielkość cząsteczek w aerozolu)
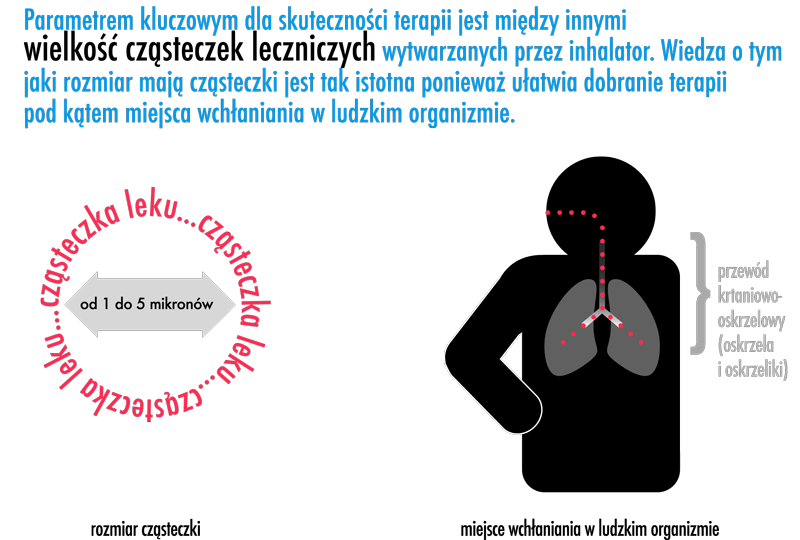
- efektywność urządzenia (zależy od rozkładu cząsteczek - przynajmniej 50% cząsteczek powinno należeć do frakcji drobnocząsteczkowej aerozolu, czyli być mniejszych niż 5 mikro m; związana jest także ze stratą preparatu leczniczego wynikającą np. z ilość roztworu pozostającego w pojemniku na lek tzw. przestrzeń martwa nebulizatora; jak również z wydajnością, szybkością inhalacji)
- wyposażenie dodatkowe (np. torba przenośna, maseczka twarzowa dla dziecka i/lub osoby dorosłej, ustnik, zapasowe filtry)
- poziom głośności kompresora (poniżej 60 dBA; długi przewód powietrzny może pośrednio wyeliminować niedogodności dźwiękowe, umożliwiając postawienie kompresora w osobnym pokoju)
Obecnie popularność nebulizacji, wśród pacjentów i lekarzy, zdecydowanie rośnie.
Inne sposoby terapii inhalacyjnej u dzieci
- inhalatory ciśnieniowe (MDI)
- inhalatory suche proszkowe (DPI)
 Spejser (komora inhalacyjna) a skuteczności MDI
Spejser (komora inhalacyjna) a skuteczności MDI
W grupie najmłodszych dzieci (0-4 lat), poza nebulizacją zaleca się także podawanie leków z inhalatora ciśnieniowego (MDI) zaopatrzonego w spejser z maseczką twarzową obejmującą nos i usta dziecka. Jednak z danych wynika, że od 14 do nawet 90% osób badanych nie potrafi właściwie używać inhalatora typu MDI. Użycie spejsera częściowo eliminuje potrzebę ścisłej koordynacji między uwolnieniem dawki leku a oddechem pacjenta, tak niezwykle istotne w inhalacji dzieci.
Spejser powoduje ograniczenie wchłaniania leku w jamie ustnej i przewodzie pokarmowym, zmniejszając skutki uboczne w obrębie jamy ustnej i gardła (zwłaszcza przy stosowaniu glikokortykosteroidów wziewnych).
Dlaczego ustnik lepszy od maseczki twarzowej
Dodatkowo warto zwrócić uwagę na fakt, że zastosowanie ustnika zamiast maseczki twarzowej (jeżeli tylko dziecko radzi sobie z nim) przyczynia się do mniejszych strat aerozolu a co równie istotne, zmniejsza ryzyko wystąpienia podrażnień skóry wokół ust.Siła wdechu pacjenta a skuteczność DPI
Od 5 roku życia w aerozoloterapii dziecięcej zaleca się obok nebulizacji i MDI również inhalatory suche proszkowe (DPI). Jednakże, w przypadku tych inhalatorów charakterystyka uwalnianego aerozolu, zależy od parametrów wentylacyjnych pacjenta. Odpowiedni stopień rozproszenia leku, warunkowany jest strumieniem przepływu powietrza przez urządzenie. Siła tego strumienia jest generowana przez natężony wdech pacjenta. Tymczasem opory sprężyste i niesprężyste układu oddechowego, zależą od sprawności mięsni oddechowych i mogą zasadniczo zmieniać się w czasie choroby. Jak wynika z wielu badań szczególne trudności z osiągnięciem optymalnego przepływu wdechowego, mają właśnie dzieci jak również osoby w zaawansowanym stadium astmy oskrzelowej.Podsumowanie
Zalecając określoną technikę wziewną lekarz powinien uwzględnić skuteczność dostarczania leku do układu oddechowego, bezpieczeństwo terapii oraz łatwość stosowanej inhalacji. W jego gestii leży przekonanie pacjenta (lub rodzica dziecka) do terapii najbardziej optymalnej, jak również nauczenie poprawnego korzystania z określonego typu inhalatora. Najskuteczniejsze leki i najlepsze inhalatory nie pomogą, jeśli będą niepoprawnie stosowane. Wysoce skuteczna metoda wziewnego podawania leków, jaką jest nebulizacja, wydaje się być metodą również najprostszą i najbardziej przyjazną dla małego dziecka.Wykaz popularnych leków stosowanych w nebulizacji w Polsce
- Pulmicort nebulisation (Budesonidum) - zawiesina do nebulizacji
- Flixotide (Fluticasoni propionas) - zawiesina do nebulizacji
- Steri-Neb Salamol (Salbutamolum) - płyn do nebulizacji
- Mucosolvan (Ambroxolum) - płyn do nebulizacji
- Berodual (Fenoteroli hydrobromidum, Ipratropii bromidum) - płyn do nebulizacji
- Atrovent (Ipratropii bromidum) - płyn do nebulizacji
Czytaj także:
 |  |  |  |
Kamila Domińska
doktorant Uniwersytetu Medycznego w Łodzi
Piśmiennictwo:
1. Alkiewicz J.; Aerozoloterapia w chorobach układu oddechowego u dzieci, Przew Lek 2001, 4, 6, 106-111
2. Bręborowicz A, Karaś-Kawecki A.; Praktyczna aerozoloterapia w świetle zaleceń American College of Chest Physician I American College of Asthma, Allergy and Immunology, Alergia 2005, 4, 26, 31-32
3. Cichocka-Jarosz E, Kwinta P.; Techniki zabiegów inhalacyjnych u dzieci, Medycyna Praktyczna Pediatria 2001, 4
4. Cichocka-Jarosz E, Kwinta P.;Technika i zasady stosowania leków w nebulizacji w leczeniu chorób dolnych dróg oddechowych u dzieci, Medycyna Praktyczna Pediatria 2001, 5
5. Droszcz W.; Alergia w astmie, Przew Lek 2001, 4, 11, 32-37
6. Grabicki M, Batura-Gabryel H.; Zastosowanie aerozoli w terapii chorób układu oddechowego, Przew Lek 2008, 2, 89-95
7. Jutel M.;Wpływ charakterystyki inhalatora i postaci leku na depozycjię płucną oraz skuteczność terapii wziewnej, Przew Lek 2005, 7, 30-36
8. Szczawińska-Popłonyk A.; Trudności w prowadzeniu optymalnej terapii inhalacyjnej u niemowląt i małych dzieci, Nowa Pediatria 2002, 4, 255-259
9. Światowa strategia zapobiegania, leczenia i prewencji astmy, Medycyna Praktyczna 2007, 1

 zwiń
zwiń



