
Mały astmatyk - duży problem
Słowa kluczowe: astma oskrzelowa, terapia inhalacyjna, aerozoloterapia, nebulizacja dzieci, wybór inhalatora
Szacunkowe dane wskazują, że spośród 7,1 miliona dzieci w Polsce, w wieku 0-14 lat, ponad 600 tysięcy choruje na astmę oskrzelową. Dane te pokazują, jak dużym problemem medycznym i społecznym jest astma w naszym kraju.
Gdy w oskrzelach malucha coś gra?
Napadowy kaszel, przeważnie suchy, nasilający się po wysiłku czy po ekspozycji na zanieczyszczenie powietrza lub chłód. Przyspieszony oddech i powracające duszności w klatce piersiowej. Świszczący oddech, charakterystyczny dla zwężonych oskrzeli. Wyżej wymienione objawy spędzają sen z powiek rodzicom dzieci chorych na astmę, w sensie zarówno dosłownym (kaszel nasila się szczególnie w nocy i nad ranem) jak i w przenośni (uczucie strachu przeplatające się często ze zwykła ludzką bezradnością). Wprawdzie świszczący oddech nie zawsze musi być wynikiem astmy oskrzelowej, ale prawie zawsze wskazuje na nadwrażliwość błony śluzowej krtani i oskrzeli, która może prowadzić do rozwoju tej przewlekłej choroby układu oddechowego.
W oczekiwaniu na diagnozę astmy
Jak donoszą badania, astma oskrzelowa u dzieci rozwija się stosunkowo wcześnie. W przypadku 50-80% dzieci objawy choroby ujawniają się już przed 5 rokiem. Niestety diagnostyka chorób alergicznych u małych dzieci jest niezwykle ciężka, stąd bardzo często astma oskrzelowa rozpoznawana jest u nich stosunkowo późno. Powód jest prozaiczny, u bardzo małego dziecka nie można wykonać badań czynnościowych układu oddechowego (chociażby spirometrii) koniecznych do ostatecznego zdiagnozowania astmy. Tymczasem objawy astmy są podobne do innych chorób układu oddechowego, na przykład wirusowego zakażenia oskrzelików.
Dlatego często u dzieci najpierw diagnozuje się nawracające infekcje układu oddechowego lub przewlekły kaszel i bezskutecznie leczy antybiotykami, lekami wykrztuśnymi, przeciwkaszlowymi czy przeciwhistaminowymi. Następstwa takich błędów w rozpoznaniu oraz nieprawidłowe leczenie mogą być olbrzymie dla zdrowia a nawet życia małego pacjenta. Tymczasem, odpowiednio wczesne wykrycie astmy i zastosowanie właściwego leczenia może zmniejszyć natężenie i częstotliwość uciążliwych objawów a w wielu przypadkach nawet całkowicie je wyeliminować.
Aerozoloterapia
Powszechnie wiadomo, że leczenie inhalacyjne (aerozoloterapia) w chorobach układu oddechowego jest niekwestionowaną metoda z wyboru zwłaszcza w przypadku niemowląt i dzieci.
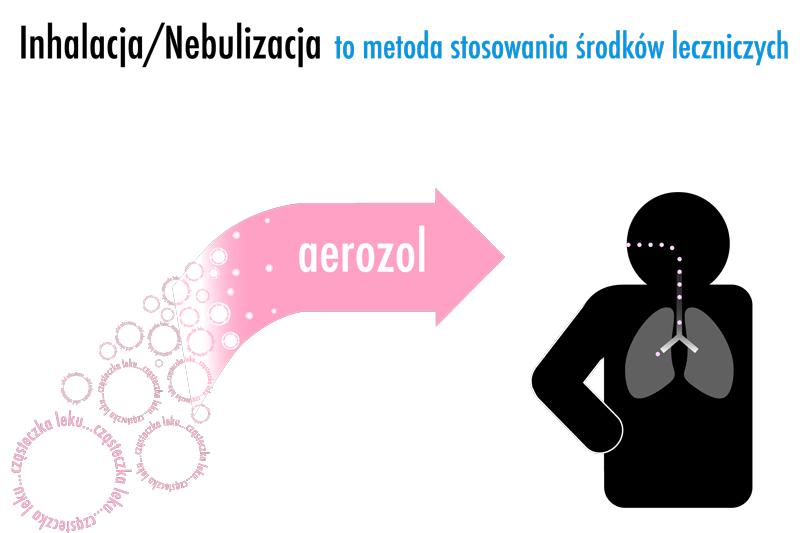
Zalety terapii inhalacyjnych
To co najbardziej istotne dla malucha i jego rodziców to fakt, że techniki wziewne należą do metod:
- nieagresywnych i bezbolesnych,
- stosunkowo prostych w użyciu a jednocześnie wysoce skutecznych,
- umożliwiających transport leku bezpośrednio do zmienionych chorobowo regionów dróg oddechowych,
- pozwalających na zastosowanie mniejszej dawki leku niż leczenie systemowe a tym samym ograniczające działania niepożądane leku,
- w ostrych stanach choroby dające szybki efektu terapeutyczny.
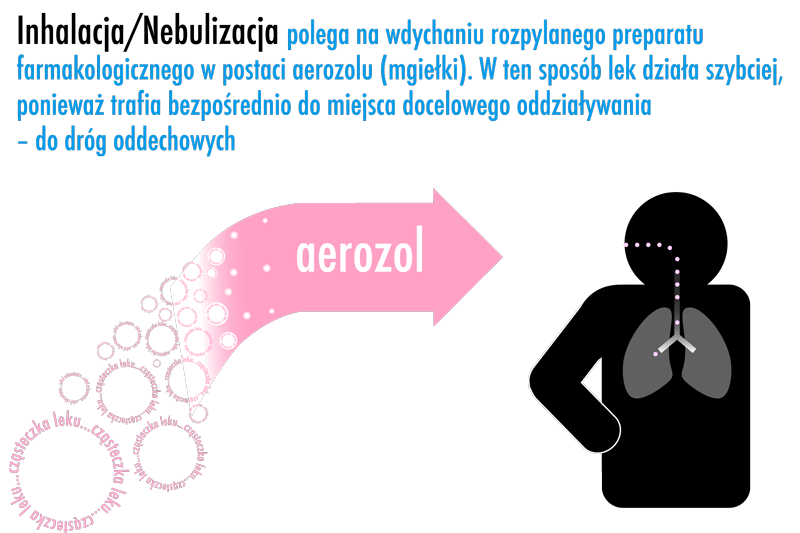
Skuteczność inhalacji
Na skuteczność aerozoloterapi wpływają zasadniczo trzy czynniki:
- lek,
- urządzenie wytwarzające aerozol
- i pacjent, który je stosuje.
Wybór odpowiedniego preparatu i jego dawkowanie pozostaje w gestii lekarza. Warto wiedzieć, że w przypadku astmy leki dzieli się na kontrolujące chorobę (przyjmowane regularnie, codziennie o działaniu głównie przeciwzapalnym) i leki doraźne (objawowe).
Kryterium decydującym o sposobie inhalacji jest głównie wiek dziecka. W przypadku dzieci w przedziale wiekowym 0-4 lat zaleca się: nebulizację (przy użyciu inhalatora) z maską twarzową lub alternatywnie inhalatory ciśnieniowe z dozownikiem (MDI) zaopatrzone dodatkowo w spejser z maseczką. Natomiast w przedziale wiekowym 5-12 lat poza nebulizacją zalecane jest użycie inhalatorów ciśnieniowych (MDI) zaopatrzonych w spejser z ustnikiem oraz inhalatorów suchych proszkowych o niskim oporze właściwym (DPI).
Wybór inhalatora - trudny wybór
Spośród niezwykle szerokiego asortymentu inhalatorów dostępnych na rynku medycznym, wybór tego odpowiedniego w dużej mierze pozostaje kwestią indywidualną. Jednakże w celu osiągnięcia optymalnego efektu leczenia, konieczna jest właściwa technika inhalacji.
Przy wyborze inhalatora powinniśmy kierować się :
- możliwością poprawnego i wygodnego użytkowania sprzętu,
- parametrami technicznymi urządzenia,
- ceną inhalatora (astma oskrzelowa należy do chorób przewlekłych i zaliczanych do nieuleczalnych tak więc zakup inhalatora jest zakupem na lata dlatego szczególnie warto zainwestować tutaj w odpowiedniej klasy sprzęt).
Zalety nowoczesnych aparatów do nebulizacji
Obecnie w sprzedaży pojawiły się małe, poręczne (zaopatrzone w torbę przenośną i alternatywne źródła zasilania), coraz bardziej wydajne i tańsze aparaty do nebulizacji. Podstawowe zalety tych inhalatorów wynikają z faktu, że:- nie wymagają od chorego koordynacji wdechu, uwalniają skuteczna dawkę leku przy zwyczajnym oddychaniu (szczególnie istotne w przypadku leczenia niemowląt i małych dzieci),
- umożliwiają szeroką modyfikację dawki leku a nawet podawanie kilku leków jednocześnie
Co warto wiedzieć przed wyborem inhalatora
Do informacji technicznych na które rodzice powinni zwrócić szczególna uwagę przy wyborze inhalatora do nebulizacji należą:- sposób wytwarzania aerozolu (niektóre preparaty mogą być stosowane tylko w inhalatorach pneumatycznych gdyż inhalatory ultradźwiękowe mogą niszczyć cząsteczki niektórych leków)
- wielkość wytwarzanych przez urządzenie cząsteczek decydujące o miejscu wchłaniania leku w drogach oddechowych (cząsteczki aerozolu o wielkości > 8 mikro m wchłaniają się w górnych drogach oddechowych np. w nosie czy gardle, cząsteczki o wielkości 5-8 mikro m wchłaniane są w tchawicy i dużych oskrzelach, do oskrzeli i oskrzelików docierają cząsteczki o wymiarach 2-5 mikro m natomiast do pęcherzyków płucnych cząsteczki o wielkości 0,5-3 mikro m; dlatego optymalne wymiary cząsteczek aerozolu, dla procesu nebulizacji, mieszczą się w granicach 1,0-5 mikro m)

Do oceny "jakość mgiełki" generalnie używa się dwóch wskazników: MMAD /Mass Median Aerodynamic Diameter/ - określa w sposób procentowy zawartość określonego rozmiaru cząsteczek w aerozolu (np. nebulizator o MMAD równym 2 mikro m wytwarza 50% cząsteczek o wielkości poniżej 2 mikro m i 50% cząsteczek o wartości powyżej) oraz MMD /Mass Median Diameter/ - określa uśrednioną wielkość cząsteczek w aerozolu)
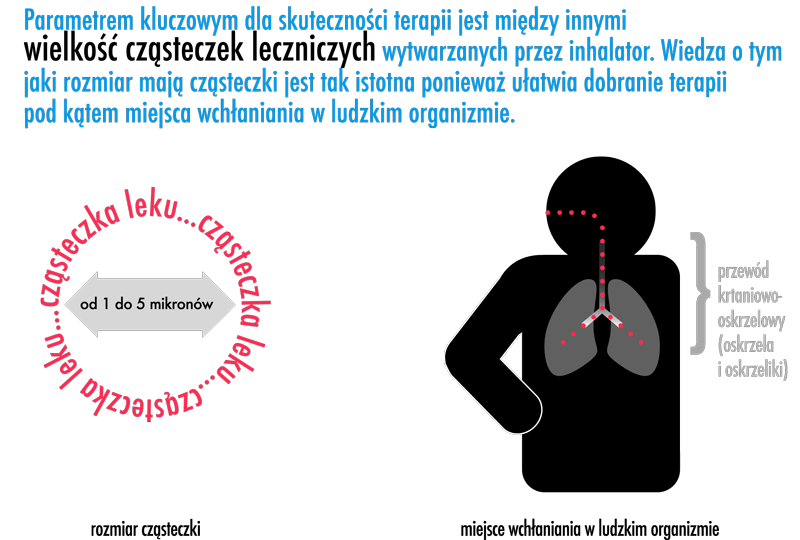
- efektywność urządzenia (zależy od rozkładu cząsteczek - przynajmniej 50% cząsteczek powinno należeć do frakcji drobnocząsteczkowej aerozolu, czyli być mniejszych niż 5 mikro m; związana jest także ze stratą preparatu leczniczego wynikającą np. z ilość roztworu pozostającego w pojemniku na lek tzw. przestrzeń martwa nebulizatora; jak również z wydajnością, szybkością inhalacji)
- wyposażenie dodatkowe (np. torba przenośna, maseczka twarzowa dla dziecka i/lub osoby dorosłej, ustnik, zapasowe filtry)
- poziom głośności kompresora (poniżej 60 dBA)
- ze względu na duża ruchliwość małych dzieci warto zwrócić uwagę na długość przewodu powietrznego, który powinien zapewniać dziecku względną swobodę (dodatkowo długi przewód może pośrednio wyeliminować niedogodności dźwiękowe, umożliwiając postawienie kompresora w osobnym pokoju)

Nebulizacja dzieci
Dla wielu dzieci, pomimo wszystko, terapia inhalacyjna wiąże się z dużym stresem. Po pierwsze hałas związany z pracą samego aparatu, po drugie konieczność założenia maski inhalacyjnej lub zastosowania ustnika, po trzecie ograniczenie ruchliwości dziecka. Dla rodziców dzieci które ciężko znoszą powyższe niedogodności procesu leczenia, producenci sprzętu mają w ofercie nebulizatory w kształcie zabawki np. pingwinka. Jest to bardzo dobra sposób aby przezwyciężyć niechęć dziecka do inhalacji i uniknąć niepotrzebnego płaczu i krzyków.
Czytaj także:
 |  |  |  |
Kamila Domińska
doktorant Uniwersytetu Medycznego w Łodzi
Piśmiennictwo:
1. Alkiewicz J.; Aerozoloterapia w chorobach układu oddechowego u dzieci, Przew Lek 2001, 4, 6, 106-111, 2. Droszcz W.; Alergia w astmie, Przew Lek 2001, 4, 11, 32-37, 3. Gajewski P i wsp.; Światowa strategia zapobiegania, leczenia i prewencji astmy, Medycyna Praktyczna 2007, 1, 1-104, 4. Grabicki M, Batura-Gabryel H.; Zastosowanie aerozoli w terapii chorób układu oddechowego, Przew Lek 2008, 2, 89-95, 5. Jutel M.;Wpływ charakterystyki inhalatora i postaci leku na depozycjię płucną oraz skuteczność terapii wziewnej, Przew Lek 2005, 7, 30-36, 6. Mazurek H.; Astma u dzieci, Praktyczna Pediatria 2006, 1, 7. Pisiewicz K.; Epidemiologia astmy oskrzelowej u dzieci w Polsce, Terapia 2002, 11, 130, 4-7, 8. Pisiewicz K.; Epidemiologia astmy oskrzelowej u dzieci w Polsce, Terapia 2002, 11, 130, 4-7, 9. Stelmach I.; Choroby alergiczne u dzieci - trudności diagnostyczne, zasady postępowania, Terapia 2003, 2, 135, 29-34

 zwiń
zwiń


